GEBELİK VE HİPERTANSİYON
Hipertansiyon; gebelikte en sık karşımıza çıkan tıbbi komplikasyonlardan biridir. Hem anne ve hem de bebek açısından yaşamsal sonuçlar ortaya çıkarabilmektedir.
GEBELİKTE HİPERTANSİYON SIKLIĞI
Tüm gebeliklerin %7-10’unda görülmektedir.
GEBELİK VE HİPERTANSİYON TANIMLAMASI
Tanımlaması The Comitte of Terminology of ACOG tarafından ‘6 saat ara ile elde edilen iki kan basıncı değerinin 140/90 mmHg ve daha üzerinde bulunması veya 20. gebelik haftasından önce ölçülen kan basıncı değerinden sistolik(büyük tansiyon) 30mmHg ve diastolik(küçük tansiyon) 15 mmHg veya daha fazla yükselme olması’ ile yapılmıştır.
Kan basıncı ölçümleri gebe oturur durumda iken sağ koldan ve kol kalp hizasında iken yapılmalıdır.
Kan basıncının yüksek seyretmesi farklı nedenlere dayalı olabilen bir bulgudur ve eğer gebede tespit edilirse altta yatan nedene göre fetus ve anne için riskler farklı olacaktır. Dolayısıyla da gebeliğe yaklaşım da farklı olacaktır.
Temel olarak hipertansiyonu gebelik kavramı ile birlikte ele alırken iki ayrı grupta incelemeliyiz:
1)Gebeliğin neden olduğu, gebelikte ortaya çıkan ve doğum ile geriye dönen ‘gebeliğin oluşturduğu hipertansiyon’
2)herhangi bir nedene bağlı olarak ya da olmadan gebelikten önce de var olan ve gebeliğe eşlik eden ‘kronik hipertansiyon’
GEBELİĞE BAĞLI HİPERTANSİYON OLUŞUM MEKANİZMASI
Gebeliğe bağlı hipertansiyonun oluşum mekanizması anne ile fetus arasındaki bağışıklık mekanizmalarındaki bozukluklar sonucu normal plasenta yerleşimi için gerekli olan ’trofoblast hücre’ (plasentanın hücre yapısı) invazyonunun yetersiz oluşması ya da oluşamamasıdır. Bunun sonucu olarak ortaya çıkan bir takım faktör ya da faktörler uterus ve plasentadaki lokal dolaşım ve sistemik dolaşımda endotel(damarın iç yüzeyi) hasarına yol açmaktadır. Dolayısıyla plasenta kaynaklı başlayan hastalık aslında sistemik bir hastalığa dönüşmekte veya yaygın vasospazm(damarların daralması) ve değişik organların yeteri kadar kanlanamaması sonucunu beraberinde getirmektedir. Aslında anlaşıldığı gibi hipertansiyon bu sendromun sadece bir klinik bulgusudur ve saptandığında patoloji kadın bedeninde organlara çoktan yerleşmiş ve etkilenme başlamıştır. Gebeliğe bağlı hipertansiyon insanlara özgü bir hastalıktır.
GEBELİK VE HİPERTANSİYON SINIFLAMASI
Gebelik ve hipertansiyon sınıflaması için pek çok öneri gerçekleşmiştir. Ben buraya ülkemiz Perinatoloji dergisinde Cerrahpaşa grubunun yayınladığı ve yaygın olarak kullanılan sınıflamayı yazacağım:
1) Kronik hipertansiyon:
Gebelik öncesi bilinen ve/veya göz dibi muayenesinde hipertansif retinopati gelişen ya da doğum sonrası hipertansiyonu devam eden olgular
2)Gebelik hipertansiyonu:
Gebelikte ortaya çıkan, idrarda protein kaybı olmayan(0.3 gr/lt den az), göz dibi muayenesinde hipertansif retinopati gelişmeyen ve gebelikten sonra an basıncı normale dönen olgular
3)Hafif preeklampsi:
Gebelik hipertansiyonu ve proteinürinin(idrarda protein 0.3 gr/lt üzerinde) bir arada olduğu ve diastolik kan basıncının(küçük tansiyon)90-100 mm/hg arasında olduğu olgular
4)Ağır preeklampsi:
Yatak istirahatindeki bir gebede 6 saat ara ile ölçülen diastolik kan basıncı değerinin 100 mm/hg üzerinde olması, ve/veya 24 saatlik idrarda 5 gr/lt üzerinde protein kaybı, ve/veya idrar miktarının azalması, ve /veya baş ağrısı, görme, bilinç bulanıklığı gibi santral sinir sistemi bulguları , mide veya sağ yanında ağrı, akciğer ödemi ve dudak çevresinde morarma, ve/veya HELP sendromu(kanda yıkım ürünlerinin yükselmesi-hemoliz, karaciğer enzimlerinin yükselmesi ve trombosit düzeyinin azalması) olan olgular
5)Gebeliğin ağırlaştırdığı kronik hipertansiyon:
Zaten gebelik öncesinden var olan kronik hipertansiyona preeklampsinin eşlik ettiği olgular
6)Eklampsi:
Sürece başka bir nedene bağlı olmadığını bildiğimiz konvülsiyonların(epileptik kasılma) eklendiği olgular
Yukarıda bahsedilen olgulardan kronik hipertansiyon dışındaki bütün gruplar ‘’gebeliğin oluşturduğu hipertansiyon’’ olarak adlandırılmıştır. Kronik hipertansiyon 20. haftadan(mol gebeliği gibi özel durumlar dışında) önce tespit edilebilir iken gebeliğe bağlı hipertansiyon 20. haftadan önce oluşmayacaktır.
Bu sınıflamanın en büyük yararı hafif ve ağır olguları birbirinden ayırabilmektir. Kronik hipertansiyon, gebelik hipertansiyonu ve hafif preeklampsi ‘’hafif grup’’, ağır preeklampsi, gebeliğin ağırlaştırdığı kronik hipertansiyon ve eklampsi ise ‘’ağır grup’’ olarak ayrıca sınıflanmıştır. Gebeliğe yaklaşım bu gruplarda farklı düzenlenmelidir.
Gebelik ve hipertansiyona çözüm aranırken; kronik hipertansiyonda varolan hipertansiyonun tedavisi ön planda iken, gebeliğin oluşturduğu hipertansiyonda; kan basıncının yüksekliği alta yatan patolojinin bir göstergesidir.
GEBELİK VE HİPERTANSİYONDA TEDAVİ
Gebe kadında hipertansiyon belirlendiğinde en önemli nokta yukarıdaki sınıflamanın neresinde olduğunun belirlenmesidir. Takip ve tedavi yolu belirlenirken iki temel nokta: kadının durumunun ve bebeğin iyilik halinin net belirlenmesidir.
En başta idrarda protein bakılmalıdır. Rastlantısal bakılan spot idrar örneği her zaman doğru sonuç vermeyebilir. Bu yüzden eğer mümkünse 24 saatlik idrarda protein bakılmalıdır. Eğer protein kaybı yoksa ve tansiyon değerleri 160/110 değerinden daha düşükse yatak istirahati gerekirse anti-hipertansif ilaçlar ve haftada 2-3 kez kontrole çağrılarak ayaktan izlenebilir. Hipertansiyon devam ediyorsa 36. haftada rahim ağzı beli bir uygunluğa ulaşmışsa ise suni sancı takılıp doğum gerçekleştirilebilir. Eğer kan basıncı değerleri beklemeye izin verecek biçimde seyrederse ve NST takipleri ve doppler değerlendirmelerinde fetus’un iyilik halinden emin olunursa; rahim ağzı uygunluğunun beklenmesi ve gebelik haftasının 38-41 haftaya dek ulaşması mümkün olabilir. Takip sırasında preeklamsi gelişme olasılığı her kontrolde göz önünde tutulmalı ve kadının günlük tansiyon takibi yapması sağlanmalıdır. Bekleme şansı ancak anne ve bebeğin iyilik halinden ve preeklampsi gelişmediğinden emin olmakla mümkündür. Doğum şekli ise rahim ağzının olgunluğu ya da bebeğin iyilik haline göre normal doğum ya da sezeryan şeklinde gerçekleştirilebilir.
Eğer preeklampsi gelişmişse yani idrarda protein çıkışı saptanıyorsa gebe kadına yaklaşım değişir.
PREEKLAMPSİDE TEDAVİ
Preeklampside ilk yapılması gereken annenin hastaneye yatırılması ve anneyle bebeğin hızla tetkik edilmesidir. Hastane koşulları hem anne hem de bebek için yoğun bakım hizmetini karşılayabilecek durumda olmalıdır. Esas olarak preeklampsi bir plasental hastalıktır ve tedavisi gebeliğin bitirilmesi anlamına gelir. Gebeliği bitirme kararında gebelik haftası ya da durumun aciliyeti ise tamamen hafif ya da ağır preeklampsi ayrımının yapılması ile belirlenecektir.
Annenin kan testlerinde karaciğer, böbrek fonksiyonları ile pıhtılaşma testleri yapılır. Nörolojik muayene ile beynin etkilenip etkilenmediğine bakılır. Eğer karın üst ve sağ yanda ağrı varsa karaciğer ultrasonografi ile kontrol edilir. Bu arada fetus NST ile değerlendirilir. Amnios sıvısı miktarı , gelişme geriliği varlığı, biofizik profili ve doppler akım değerleri doppler ultrasonografi ile kontrol edilir.
Bu testlerin bitiminde hafif ya da ağır preeklampsi ayrımı yapılmış olacaktır.
Eğer hafif preeklampsi ise tablo sabit kaldığı ve ağır preeklampsiye dönüşmediği sürece 36. haftaya kadar beklenebilir. 36. haftada rahim ağzı uygunluğu ve bebeğin iyilik haline göre suni sancı ile doğum ya da gerekirse sezeryanla doğurtulur.
Eğer durum ağır preeklampsi ise ya da hafif preeklampsi takibinde ağır duruma dönüşmüşse gebelik haftasına bakılmaksızın doğum bir an önce gerçekleştirilir. Eğer:
*tansiyon değerleri 160/110 üzerinde seyrediyorsa
*karaciğer hasarı bulguları varsa
*böbrek yetmezliği gelişiyorsa(idrarda protein kaybının 5gr/lt üzerinde olması, idrar çıkışının azalması ve kan değerlerinde bozulma)
*bilinç değişiklikleri, görme bulguları, eklampsi gelişimi varsa
*trombosit sayısı düşük ve pıhtılaşma faktörleri bozulmuşsa, yaygın pıhtılaşma bozukluğu gelişmişse
*akciğer ödemi ağız etrafında morarma gibi dolaşım ve solunum sistemi etkilenmişse
*HELLP sendromu gelişmişse
*Fetusta gelişme geriliği, doppler anormallikleri, amnios sıvısı miktarı azalması ve NST anormallikleri varsa ağır preeklampsidir ve kadın bir an önce doğurtulmalıdır. Ağır preeklampsi geliştiği anda ön planda tutulması gereken anne yaşamıdır. Anne kaybı olasılığı yüksek olduğundan dinamik bir şekilde doğum eylemi planlanmalıdır. Annenin genel durumuna ve elbette fetusun gebelik haftasına göre yaşam şansı belirlenerek vaginal doğum ya da sezeryan planlanır.
Eklampside; ağır preeklampsiye konvülsiyonlar eklenmiş ve nörolojik tablo daha da bozulmuştur. Tedavi planlaması ağır preeklampsi ile aynıdır.
Ağır preeklampsi ve eklampside tanı konulduktan hemen sonra damar yolundan dozlaması çok iyi planlanıp monitorize edilerek magnesium sülfat tedavisi ve antihipertansif tedavi başlanır ve sıklıkla doğumdan 24 saat sonrasına kadar tedavi devam ettirilir. Plasenta çıktıktan hemen sonra iyileşme süreci başlayacaktır. Ancak ilk 24 saat eklampsi olasılığı devam ettiğinden tedavinin hemen sonlandırılmaması ve hastanın çok sıkı gözlem altında tutulması uygun olur.
HELLP SENDROMU
Ağır preeklampsinin yanı sıra; yetişkin solunum yetmezliği sendromu(ARDS), yaygın damar içi pıhtılaşma bozukluğu(DIC) ve sepsisle beraber seyredebilir.
Hemolysis(alyuvarların parçalanması)
Elevated liver enzyms(karaciğer enzimleri yükselmesi)
Low platelet count(düşük trombosit sayısı)
Anne ve fetus açısından ciddi yaşamsal risk getiren HELLP sendromu eklampsiden sonra en sık gelişmekle beraber; ağır preeklampsi bulguları belirginleşmeden önce de ortaya çıkabilir. Tanı konduğunda direkt olarak doğum gerçekleştirilmelidir. Doğumun yapılacağı hastane anne ve bebek için yoğun bakım koşullarını karşılayabilmeli ve kan ve kan ürünleri gereksiniminin yüksek olabileceği akılda tutulmalıdır.






 English
English Deutsch
Deutsch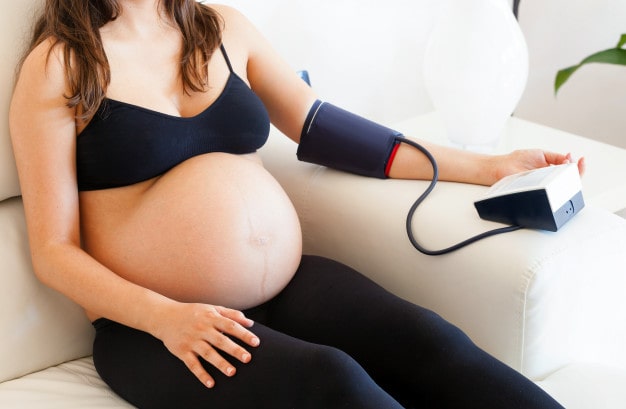
 Bu İçeriği Beğendim
Bu İçeriği Beğendim